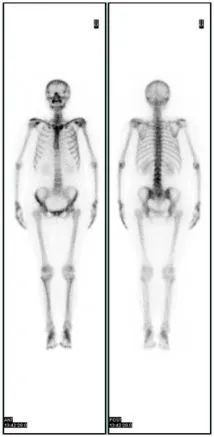
乳腺癌根据术后免疫组化结果有不同的分型,其中针对HER2阳性这一类型乳腺癌采用抗HER2靶向治疗可以明显改善预后生活质量,延长生存期。但是HER2阳性的患者HR(激素受体)表达情况又存在异常。对于同时存在HR阳性的姐妹(俗称三阳性乳腺癌),治疗方案又会有更多选择。到底应该选择靶向治疗、化疗还是内分泌治疗也一直是困扰三阳性乳腺癌姐妹的一大难题。 今天小优就和各位姐妹聊聊,当HER2阳性遇到HR阳性,晚期乳腺癌患者该如何选择。 “分型而治”是乳腺癌治疗的总原则。针对三阳性乳腺癌的治疗方法一般包括靶向治疗、内分泌治疗以及化疗。 抗HER2靶向治疗是三阳性乳腺癌治疗的关键,也是联合治疗方案的基础。 代表药物:曲妥珠单抗、帕妥珠单抗、新一代ADC药物T-DXd)/ target=_blank class=infotextkey>DS-8201。 属于乳腺癌的全身治疗措施,药物毒副作用较轻。 代表药物:Tamoxifen/ target=_blank class=infotextkey>他莫昔芬、阿那曲唑、来曲唑。 是三阳性乳腺癌晚期患者的常规辅助治疗手段,产生的不良反应较多。 代表药物:环磷酰胺、氟尿嘧啶、阿霉素。 提到晚期三阳性乳腺癌的靶向治疗,小优不得不提及T-DXd)/ target=_blank class=infotextkey>DS-8201。DESTINY-Breast03[1]研究可见DS-8201(T-DXd)在HER2+乳腺癌治疗中的突出效果,亚组分析中,接受DS-8201治疗的三阳患者133人中有91人依然存活。DESTINY-Breast系列数据显示,DS-8201作为新一代ADC为三阳性晚期乳腺癌患者带来了更好的生存改善。
靶向治疗
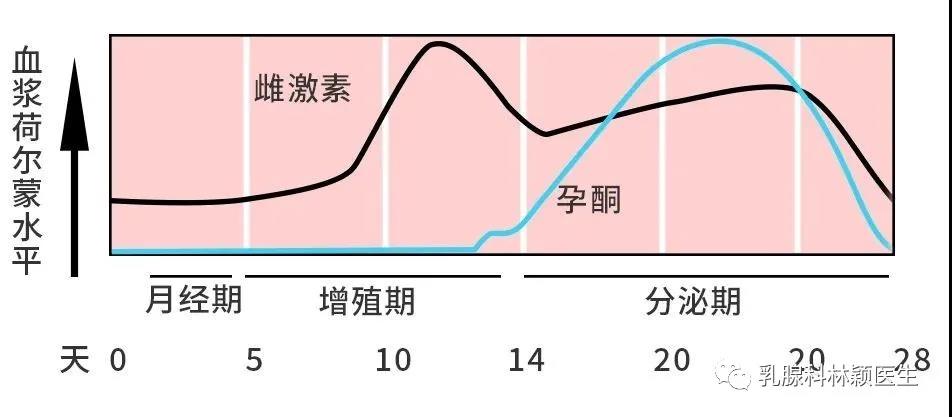
内分泌治疗
化疗
另外,联合多种治疗手段也是针对三阳性乳腺癌晚期比较常用且更有效的方法。
靶向治疗联合化疗[2]:

抗HRE2靶向治疗联合化疗对三阳性乳腺癌来说无疑是“猛药”,可谓“治乱还需重典”。不同的指南都曾给出过靶向治疗联合化疗的治疗策略。
NCCN指南指出[3]:
对于HER2阳性合并激素受体阳性的乳腺癌,首先推荐了化疗联合抗HER2治疗,在化疗停止之后,内分泌治疗可能可以加入治疗;
ABC4指南指出:
一线抗HER2治疗联合内分泌治疗只是针对高选择性的患者,抗HER2治疗联合化疗应该作为HER2阳性合并激素受体阳性患者的一线治疗,抗HER2治疗联合内分泌治疗可以作为抗HER2联合化疗有效后的维持治疗;
CSCO乳腺癌诊疗指南建议:
对于HR+/HER2+晚期乳腺癌,应优先考虑抗HER2治疗联合化疗,HER2靶向治疗联合化疗达到疾病稳定后,可停止化疗,使用抗HER2靶向治疗联合内分泌治疗。部分进展缓慢或不适合化疗的患者可以考虑抗HER2治疗联合内分泌治疗。
化疗联合双靶治疗:
目前的欧洲指南推荐使用曲妥珠单抗和帕妥珠单抗(T+P) 双重靶向治疗[4]联合化疗作为HER2阳性晚期乳腺癌一线治疗,无论HR状态如何。仅在维持治疗期间或患者不适合化疗时对HR+患者进行内分泌治疗。
靶向治疗联合内分泌治疗:
美国国家综合癌症网络(NCCN)指南提到单独使用内分泌治疗或联合抗HER2靶向治疗作为三阳型患者一线治疗,毒性较低。指南曾指出,由于内分泌治疗毒性低,对于非内脏转移或非症状内脏转移,特别是患者临床特征预示对内分泌治疗敏感患者[长无病间期(DFI)>12个月)、复发部位局限、惰性疾病和老年患者],更推荐该种联合方案[5]。
内分泌治疗联合单靶治疗:
SYSUCC-002前瞻性多中心研究发现,对于晚期三阳性乳腺癌的治疗,一线使用曲妥珠单抗+内分泌治疗的疗效优于曲妥珠单抗+化疗[6]。该研究结果为三阳性乳腺癌进行抗HER2靶向治疗联合内分泌治疗的临床研究设计提供了重要的参考依据。
内分泌治疗联合双靶治疗
PERNETTA[7]研究对比了在三阳性乳腺癌中使用曲妥珠单抗+帕妥珠单抗双靶治疗联合内分泌治疗和双靶联合化疗序贯内分泌治疗两种策略,后续都持续二线药物治疗。结果显示,是否联合化疗对于患者生存率无明显影响。考虑到化疗带来的不良反应,说明双靶治疗联合内分泌,再进行二线治疗的方案,对于部分患者免除化疗是完全可行的。
在MonarcHER研究中,亦显示内分泌(CDK4/6抑制剂+氟维司群)联合抗HER2效果毫不逊色于抗HER2靶向联合化疗,也证明三阳性乳腺癌多靶向治疗基础上免除化疗是可行策略[8]。
总之,三阳性乳腺癌是一种独特的分子亚型:
DS-8201为晚期三阳乳腺癌患者提供了很好的治疗选择;
传统抗HER2+化疗对部分患者而言存在过度治疗;
HER2靶向治疗联合化疗还是内分泌治疗仍有待研究,去化疗的趋势主要考虑到相关副作用,旨在提高患者生存质量;
更强的抗HER2联合内分泌以及CDK4/6 抑制剂取得了超越传统化疗的飞跃进步。
针对三阳性乳腺癌,单靶和双靶联合内分泌治疗孰优孰劣尚未确定[4],更不用说靶向联合化疗或内分泌治疗的优劣性。针对联合治疗三阳性乳腺癌晚期的方案目前还没有定论,如何做到治疗方案有效性的最优值还需要根据每个病人的不同情况来决定。随着未来研究的深入,相信更安全有效的治疗方法将会极大地改善乳腺癌晚期患者生活质量,更好地延长患者生存周期!
参考文献(
1. Hurvitz SA, Hegg R, Chung WP, Im SA, Jacot W, Ganju V, Chiu JWY, Xu B, Hamilton E, Madhusudan S et al: TRAStuzumab deruxtecan versus tRAStuzumab emtansine in patients with HER2-positive metastatic breast cancer: updated results from DESTINY-Breast03, a randomised, open-label, phase 3 trial. Lancet 2023, 401(10371):105-117.
2. Johnston SRD, Hegg R, Im SA, Park IH, Burdaeva O, Kurteva G, Press MF, Tjulandin S, Iwata H, Simon SD et al: Phase III, Randomized Study of Dual Human Epidermal Growth Factor Receptor 2 (HER2) Blockade With Apatinib/ target=_blank class=infotextkey>LApatinib Plus Trastuzumab in Combination With an Aromatase Inhibitor in Postmenopausal Women With HER2-Positive, Hormone Receptor-Positive Metastatic Breast Cancer: Updated Results of ALTERNATIVE. Journal of Clinical Oncology 2021, 39(1):79-+.
3. Telli ML, Gradishar WJ, Ward JH: NCCN Guidelines Updates: Breast Cancer. J Natl Compr Canc Netw 2019,17(5.5):552-555.
4. Rimawi M, Ferrero JM, de la Haba-Rodriguez J, Poole C, De Placido S, Osborne CK, Hegg R, Easton V, Wohlfarth C, Arpino G: First-Line Trastuzumab Plus an Aromatase Inhibitor, With or Without Pertuzumab, in Human Epidermal Growth Factor Receptor 2-Positive and Hormone Receptor-Positive Metastatic or Locally Advanced Breast Cancer (PERTAIN): A Randomized, Open-Label Phase II Trial. J Clin Oncol 2018, 36(28):2826-2835.
5. Gradishar WJ, Moran MS, Abraham J, Aft R, Agnese D, Allison KH, Blair SL, Burstein HJ, Dang C, Elias AD et al: NCCN Guidelines(R) Insights: Breast Cancer, Version 4.2021. J Natl Compr Canc Netw 2021, 19(5):484-493.
6. Hua X, Bi XW, Zhao JL, Shi YX, Lin Y, Wu ZY, Zhang YQ, Zhang LH, Zhang AQ, Huang H et al: Trastuzumab Plus Endocrine Therapy or Chemotherapy as First-line Treatment for Patients with Hormone Receptor-Positive and HER2-Positive Metastatic Breast Cancer (SYSUCC-002). Clinical Cancer Research 2022, 28(4):637-645.
7. Huober J, Ribi K, Weder P, Li Q, Vanlemmens L, Gerard MA, Lemonnier J, Thurlimann B, Boven E, Bonnefoi H: Pertuzumab (P) 1 trastuzumab (T) with or without chemotherapy both followed by T-DM1 in case of progression in patients with HER2-positive metastatic breast cancer (MBC) - The PERNETTA trial (SAKK 22/10), a randomized open label phase II study (SAKK, UNICANCER, BOOG). Ann Oncol 2019, 30:47-47.
8. Andre F, Nadal JC, Denys H, Goel S, Litchfield LM, Appiah A, Chen Y, Tolaney SM: Final overall survival (OS) for Abemaciclib plus trastuzumab plus /- fulvestrant versus trastuzumab plus chemotherapy in patients with HR+, HER2+advanced breast cancer (monarcHER): A randomized, open-label, phase II trial. Ann Oncol 2022, 33(7):S1386-S1387.